为了及早识别高危妊娠,提高母胎围产期结局和减少死胎率,2018 年 1 月,澳大利亚国家健康与医学研究理事会 (NHMRC) 的死胎研究组联合澳大利亚和新西兰围产期学会 (PSANZ) 共同更新发布了胎动减少孕妇的管理指南,以替代 2010 年的临床实践指南。
文章共给出 12 条建议和 1 个处理流程。
推荐:
对于监测胎动的建议:
1a 应该常规采用口头和书面告知的方式,告知所有妊娠女性关于孕期正常胎动的知识。这些知识应该包括胎动模式随着胎儿的生长发育而不同以及胎儿正常的睡眠/觉醒周期。III-3 C
1b 临床医生应该在每次产检时强调自数胎动的重要性。√
2 应建议自觉胎动减少的女性立即就诊。III-3 C
3a 定义胎动减少,孕妇自觉胎动减少这个主诉的重要性超过仅仅胎动次数这一数值的减少。III-3 C
3b 不建议将胎动表的使用作为产检常规。I B
对于胎动减少调查研究的建议:
4a 当孕妇自觉胎动减少,应尽早评估母胎安危。III-3 B
4b 这些评估最好在 2 小时内执行。√
5a 对于自觉胎动减少的孕妇,应评估与死胎相关的其他高危因素。III-3 C
5b 自觉胎动减少,同时有死胎高危因素者,应归为高危妊娠。√
6 对胎动减少孕妇的临床评估,应包括回顾孕期的宫高情况。√
7a 应执行胎心监护,以排除胎儿窘迫。III-3 C
7b 如果胎心监护异常,应进行进一步的评估。√
8 超声完善生物物理评分和羊水量的评估,应作为自觉胎动减少孕妇的初步评估手段之一。III-3 B
9 如果既往没有检查过胎儿形态学,这次应完善这一检查。III-2 C
10 超声检查的检查时间应随医疗机构和有资质的医生而定。√
11 初步评估里,应考虑到胎母输血的可能性。√
12 如果临床检查结果(包括胎监和超声)都是正常的,如果孕妇持续自觉胎动减少,应考虑专家会诊和更多的个体化处理。√
以上「√、A/B/C、I-IV」为 NHMRC 临床证据等级。
表 1. 胎动减少处理流程图
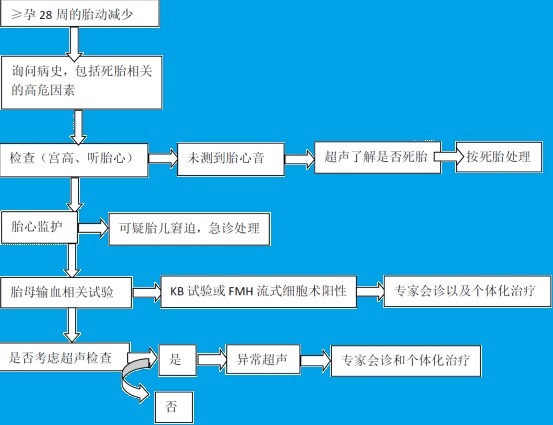
对孕妇的建议:
每天注意胎动
提供 PSANZ 孕妇手册
自觉胎动减少或者消失的孕妇应被建议立即联系相关医务工作者
自觉胎动减少或者消失的孕妇应能立即联系相关医务工作者
死胎的高危因素:
既往死胎史;
胎儿生长受限和小于胎龄儿
产前出血
糖尿病
高血压
孕产次为 0 或者>3 次
高龄妊娠(>35 岁)
IVF 妊娠
土著民族
孕妇 BMI>25 Kg/m2
吸烟或者非法药物使用
低社会经济地位
检查:
腹部触诊:子宫张力、压痛,胎位,胎产式
测量宫高和生长曲线图
多普勒听胎心,而非听诊器
记录母体脉搏,鉴别其非胎心率
测量血压和体温
胎监:
在症状出现的 2 小时之内执行
至少持续 20 分钟或者直到满意
胎监过程中使用母体胎动记录器
超声检查:
24 小时内考虑执行
包括胎儿生物物理情况,羊水量,胎儿形态学(如果以前未做的话)
必要时行胎盘和胎儿多普勒评估
这一项的检查时间应随医疗机构和有资质的医生而定
胎母输血:
如果可能的话,完善 Kb 试验或者流式细胞术
如果有有资质的医生,完善大脑中动脉多普勒超声检查。
