曾经收过一个这样的中孕引产的病人。
患者,26 岁,婚后顺利怀孕,未正规产检,孕 1 产 0,因孕 4+月死胎要求引产入院。入院后行血常规,血凝常规等必要化验及检查未见异常。超声提示宫内死胎,羊水深度 4 cm ,内诊宫口未开,宫颈管存在。
入院后行利凡诺 100 mg 羊膜腔注射,注药后 24 小时患者出现规律宫缩,宫口持续未开,此后宫缩慢慢减弱至消失,72 小时未分娩,无宫缩。
行第 2 次利凡诺羊膜腔注射,注药后患者出现反应同第一次,用药后 72 小时仍未分娩,无宫缩。
复查产科超声同入院。给予米索前列醇片阴道后穹窿置入引产,未发动宫缩。此时引产已经 1 周,患者第一胎,仍要求尽量阴道分娩。
内诊宫颈管存在,宫口容 1 指尖,宫颈质硬。行水囊引产,但是水囊置入失败。接下来拟尝试静点催产素,再次复查血常规提示白细胞增高 15x10^9/L,血凝常规无异常,但是患者出现发热,体温 38.5℃,提示发生了感染。
分析病例及入院后处理过程,考虑病人可能存在特殊原因导致引产失败,即使使用抗生素,退热等治疗,静点催产素,短期内很难引产成功,而且死胎存在体内,感染不易控制,可能会引起不良后果。和患者及家属沟通病情后行剖宫取胎术。术中发现了真相,患者是一个残角子宫妊娠,术中行残角子宫切除术,术后恢复顺利。
两侧中肾管发育不对称,其中一侧发育不完全,形成有管腔或实体的子宫角,与宫颈及阴道不相通,与对侧子宫不相通或仅有空隙相通,称为残角子宫。1979 年,Buttram 将残角子宫分为 3 型:Ⅰ型: 残角子宫腔与正常子宫的宫腔相通;Ⅱ型 : 残角 子宫腔与正常宫腔不相通;Ⅲ型 : 残角子宫无宫腔。 3 型中以 Ⅱ型为最多见。占 90%如图:
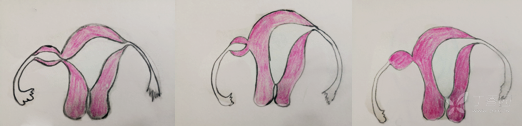
I 型有子宫内膜,与发育侧的子宫腔相通,可产生经血,经发育侧的宫腔流出,患者很少有不良反应。II 型有子宫内膜,但与发育侧的子宫腔不相通,可产生经血,经血流出不畅或经输卵管逆行流入盆腔,患者可出现周期性腹痛、腹胀及子宫内膜异位症症状。III 型为为始基子宫,无宫腔,无宫颈,与发育侧子宫不相通,以纤维带与发育侧子宫相连,不产生经血,患者一般无症状。
而残角子宫妊娠是受精卵着床和发育于残角子宫的一种异位妊娠,多发生在Ⅰ型和Ⅱ型残角子宫。残角子宫妊娠非常罕见,其发生率为 1/14 万-1/10 万 。因残角子宫肌壁多发育不良,不能承受胎儿生长发育,所以多数于妊娠 14-20 周发生肌层完全破裂或不完全破裂,引起严重内出血,偶有妊娠延长至 20 周后或者足月的,往往临产后出现胎儿死亡 。
但是,残角子宫非孕期往往无症状,妊娠后破裂前缺乏明确的临床表现,孕期超声检查的误诊率高达 74%,仅有 26% 的残角子宫妊娠于术前诊断。 所以,这就需要临床医师提高意识,在诊疗过程中时仔细分析异常临床表现,发现潜在风险。
残角子宫妊娠临床诊断标准:1、早孕期若行人工流产或者刮宫术,刮宫时未刮出妊娠组织,仅刮出蜕膜组织,流产失败,要考虑存在残角子宫妊娠或者宫角妊娠;2、中孕或者晚孕时若终止妊娠,引产不成功,内诊宫颈管硬,宫口不开,内诊不能触及羊膜囊和胎先露,要考虑存在残角子宫妊娠。
残角子宫妊娠解剖特点:: 多以圆韧带为界 , 胎囊位于圆韧带附着点内侧的为残角子宫妊娠, 位于圆韧带附着点外侧的为输卵管妊娠。要注意的是宫角妊娠也是位于圆韧带以内,但是宫角妊娠超声显示子宫为正常形态,孕囊位于一侧宫角,宫角处凸起,妊娠囊与宫腔相延续,周边肌层较厚;而妊娠残角子宫多位于发育侧单角子宫旁,与发育侧子宫中下段相连。掌握两者解剖及超声特点,临床不难鉴别。
回顾病例
患者既往孕前未行子宫附件超声检查,早孕期于一小诊所行超声未能提示异常。而超声对残角子宫妊娠的诊断敏感度随着妊娠进展至 12 周后进一步降低,增大的子宫角会遮盖周围解剖结构,因此超声诊断残角子宫妊娠较困难。所以该患者孕早期失去了诊断残角子宫妊娠的最佳时机。
患者因死胎入院,超声提示羊水深度 4 cm,适合利凡诺引产,且引产时穿刺顺利,注药顺利,患者反复出现腹痛症状,但均未分娩。而此后行米索前列醇引产及水囊引产均失败,尤其在行水囊引产的过程中,水囊注入 10 ml 患者腹痛较严重,随之水囊自然脱出,腹痛随之缓解,内诊未触及羊膜囊。若为正常妊娠,中孕利凡诺引产失败率极低。且无论是中孕抑或晚孕,行水囊引产,水囊于宫颈内口以上均可顺利注入 200 ml,同时患者不会感觉明显腹痛,且内诊可触及羊膜囊。引产困难,宫颈质硬,内诊未触及羊膜囊,这些异常的表现提示本次妊娠存在特殊因素,可能存在残角子宫妊娠。
但是患者为第一胎,所以阴道分娩意愿极强,这对进一步的处理产生了干扰。若宫口持续未开,继续加强宫缩是否会导致子宫破裂、产时大量出血等不良后果?这是需要思考和抉择的。但是患者无宫缩,查体情况提示短期阴道分娩无望,而死胎在宫腔存留过久可能引起母体凝血功能障碍,导致分娩时的严重出血。同时诊治过程中患者出现发热,白细胞增高等感染症状,需尽快结束分娩。这些证据表明可改变分娩方式,行剖宫取胎术。
术中探查诊断残角子宫妊娠,残角子宫和正常宫腔无孔隙相通,为 II 型残角子宫,术中切除残角子宫及同侧输卵管。术中的诊断验证了此前的疑惑。幸运的是,2 年后,该患者于我院足月顺利分娩。
由于残角子宫妊娠危害极大,并且 II 型残角子宫往往会产生痛经症状,影响生活质量,因此对于剖宫产术中发现残角子宫者,应和患者家属充分沟通,在条件允许的情况下,建议术中同时行残角子宫+同侧输卵管切除术。
林巧稚老师告诉我们:现代科学技术在一定程度上提高了我们认识和处理疾病的能力,但不能完全替代医生对病人的直接工作,实践和经验仍然是及其重要和可贵的。林老师要求我们妇产科医生要详细询问病史,严密观察病情,及时发现变化,正确处理问题。所以,对于每一位患者,我们都要走到病人身边去做面对面的工作,对疾病及其诊疗过程了然于胸。在常规诊疗过程出现异常的时候,即使缺乏有意义的辅助检查结果,我们也能深入分析、思考,做出正确的抉择。
参考文献:
[1]Goel P,Aggarwall A,Devi K,et al. Unicornuate uterus with non- communicating rudimentary horn-different clinical presentations [J]. ObstetGynecol India,2005,55( 2) : 155-161.
[2] 谢幸 孔北华 段涛. 妇产科学 [M]. 北京:人民卫生出版社,2018:80
[3] Nahum GG. Rudimentary uterine horn pregnancy. The 20th-century worldwide
experience of 588 cases. J Reprod Med,2002 ,47(2):151~163.
[4] 郑亮慧, 陈素清, 刘照贞, 林琳. 残角子宫妊娠 6 例临床分析 [J]. 福建医药杂
志,2014,36(1):37~40.
[5] Jayasinghe Y, Rane A, Stalewski H, Grover S. The presentation and early
diagnosis of the rudimentary uterine horn. Obstet Gynecol,2005,105(6):1456~1467.
[6] 李力. 残角子宫妊娠、宫角妊娠诊断特点及处理 [J]. 实用妇产科杂 志,2009,25(4):198-200
[7] 陈燕, 马小燕, 涂艳萍, 刘勇, 潘云祥. 三维超声在早孕期残角子宫妊娠诊断中的应用价值 [J]. 中华医学超声杂志 ( 电子版),2013,10(3): 222-226
