要问产科医生最痛苦的是什么?估计十有八九会说是值夜班。
长夜漫漫不能睡眠,电话声声起伏不断,只盼母子平平安安,不求有功,但求无过。
凌晨 3 点,急诊入院一个疑难病例
又是一个夜班,又是一个最疲劳的凌晨 3 点钟,「120 急诊电话,有一经产妇,孕 38 周突发腹痛患者正在来院途中,病因不明,让我们做好接诊准备!」护士 MM 那焦急的呼叫声又让我疲惫的神经紧张起来。
38 周突发腹痛!?什么情况?估计就是普通的临产吧,120 那帮小子接个生都手忙脚乱的,我付之一笑,告诉护士病号来了后领她直接去产房好了。
10 分钟不到,我们的护士和 120 的同事急急忙忙的推着担架车来到了待产室。我上去打量了一下孕妇,发现问题没有我想象的那么简单,孕妇为中年女性,面色苍白,大汗淋漓,痛苦貌,一个劲的疼苦呻吟,嘴边还伴有呕吐物痕迹。120 的医生简单的交代了一下病情:「39 岁经产妇,初胎经阴分娩,本次妊娠孕期查体正常,40 分钟前下床小便时突发剧烈腹痛,腹痛持续性,腹部查体未见明显异常,无阴道流血流液。」
我们把孕妇抬到了检查床上,向 120 的同事道了声辛苦,他们可以回去再眯会,把难题留给我了。马上让护士测量生命体征,BP130/80 mmHg,心率 95bpm,体温 36.5℃,呼吸急促。孕妇确实疼痛症状明显,说话都费劲,马上和家属再一次核实病史,和前面说的基本符合。既往身体健康,14 年前顺娩一女婴,分娩过程顺利,无流产引产史,曾在 5 年前因输卵管异位妊娠做过手术,本次妊娠自然受孕,定期产检正常,2 日前刚刚在我院做了系统的产前检查,超声及血液检查均无明显异常,睡觉前一切正常,就在刚才起床小便时复发腹痛,腹痛后呕吐 2 次,急诊来院。
查体:痛苦貌,面色苍白,大汗淋漓,心肺无明显异常,足妊腹型,全腹压痛,拒按,腹软,宫高 35 cm,腹围 94 cm,子宫软,无宫缩,胎心监护 140bpm~155bpm,变异正常,有胎动,有加速,为正常的反应型监护。阴道查体无流血无流液,宫颈未消宫口未开。我顿时感到情况不妙,什么情况? 突发腹痛,症状明显,未临产,难道是外科急腹症?!
我迅速的思考,孕妇突发剧烈腹痛相关的情况有哪些呢?
子宫破裂?卵巢囊肿扭转?肌瘤变性?
首先想到子宫破裂,不过子宫破裂基本都是瘢痕的子宫的情况,该孕妇未做过剖宫产也未行过子宫肌瘤剜除,曾做过输卵管异位妊娠的手术,但这也不至于引起破裂。未临产突发子宫破裂的情况极为罕见,仅仅见过个案报道,且多为子宫发育异常,该患者曾顺利分娩,本次孕检也无异常,且子宫破裂后多引起子宫破裂收缩环、出血及胎心改变,该患者均无以上症状,故暂不考虑子宫破裂。
其次想到的就是卵巢囊肿扭转或破裂,该患者孕前及孕期超声查体均未发现卵巢囊肿,暂不考虑该病。
再次考虑到子宫肌瘤变性,该病临床不少见,但都是缓慢起病的,疼痛逐渐加重,哪有像该患者上来就突然疼的路都走不了的,再说孕期也未发现子宫肌瘤啊,故不考虑该病。
其他情况,圆韧带逆转?阑尾炎?肠梗阻?肠系膜血栓?胆石症?胰腺炎?肝脾破裂?泌尿结石?甚至是腹型的主动脉夹层破裂?不行不行,这么考虑下去漏诊误诊的可能性太大,马上叫几个和我一起担风险的人来吧。
一点头绪都没有那就期望于辅助检查发现问题吧。先让护士做上监护,建立静脉通道,查血,联系超声的大夫,产科+肝胆胰脾肾+阑尾+心脏给我全做一遍,把胃肠外科睡的正香的同事也叫来急会诊,然后就是等待了。
超声提示:腹腔大量液性暗区!
血常规结果出的最快,2 天前血红蛋白 125 g/L,现在是 123 g/L,加上生命体征平稳,心律不快,看来不是出血性的疾病。
超声科的大夫抱怨床头超声不清晰,做这么多检查可不保证结果准确,没办法,鼓励鼓励人家呗,您尽可能的看吧。先看的产科超声,双顶径 9.36 cm,股骨长 7.42 cm,羊水指数 3.56 cm...... 除了羊水少,其他的没问题。泌尿超声没问题,肝胆胰脾心脏都没问题,嗯,但是腹腔肠管间隙探及大量液性暗区!
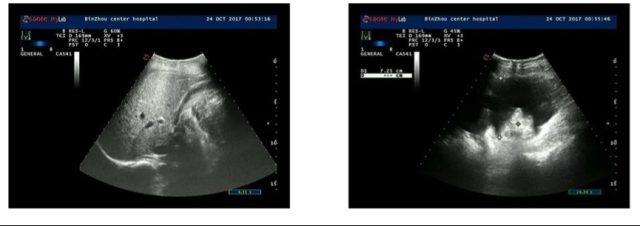

超声:腹腔内谈及中-大量不规则液性暗区回声,较深处约7.25cm,内透声好。

这是什么情况?大量腹腔积液,积液哪里来的?询问一旁和我一样迷茫的普外的同事,他也拖着下巴考虑了半天,「不知道啊,要不做个腹穿看看呗。」
这时我又看了看 2 天前做的产科超声,羊水指数是 12 cm,现在才 3.56 cm,胎膜也没破怎么才两天羊水没了,加上大量腹腔积液,难道羊水跑到腹腔里不成?!难道还是子宫破了?
「别腹穿了,您辛苦一趟,咱直接开腹探查呗,先剖宫产取出孩子再说。」我看着一旁也在皱眉的普外哥们说到。
「嗯,也行,这样最保险。」普外的哥们无奈的说到。
急诊剖宫产,终于知道原因
好嘞,说干就干吧,沟通签字术前准备,直接来到手术室,全麻+腹部正中竖切口,开腹后见大量腹腔积液,色清,有少许浑浊,抽取腹水约 1000 mL。顺利取出胎儿,发育正常,评分正常,缝合子宫后开始探查。我们马上发现了问题所在,在子宫左侧宫底部竟然发现一 1.5 cm*2.5 cm 左右大小的肌层缺损,用手指探查直通宫腔,但子宫破损处并无出血,这时我们恍然大悟,一切就都得以解释了:宫底部的缺损早就形成,周围已形成瘢痕,随孕周增加胎膜合并羊水逐渐从此处凸出,孕妇今晚小便挤压腹部时突发此处的胎膜破裂,从而出现这一系列的症状,因并无出血,故无休克症状。
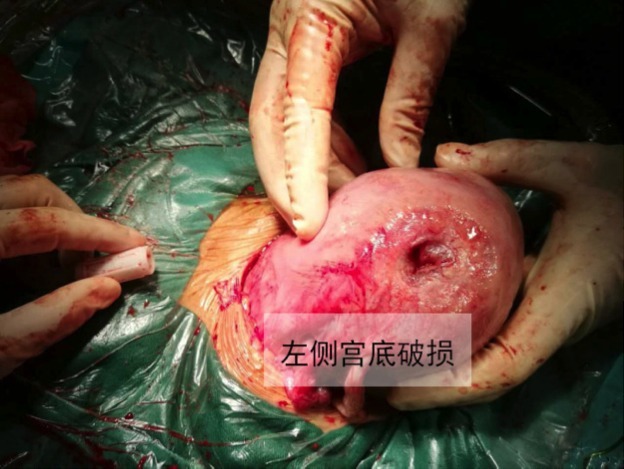
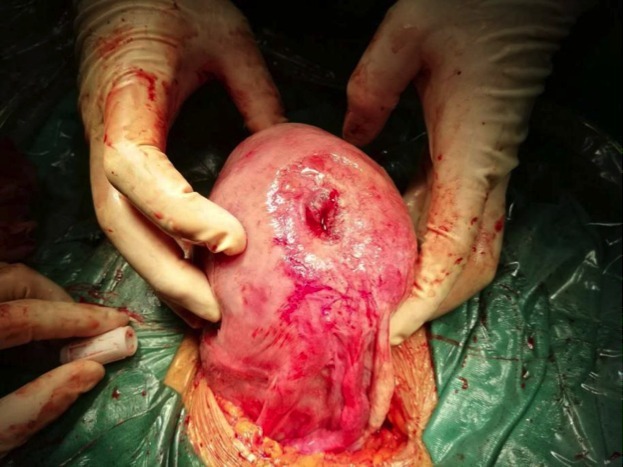
我们进一步的探查缺损处周围组织,可见左侧输卵管处有陈旧性瘢痕组织,为上次异位妊娠手术所留,而此处缺损部位怀疑为腹腔镜电刀损伤所致,从而导致此处肌层薄弱。
后面的事情就简单了,修补子宫,探查腹腔其他脏器无异常后关腹,患者 4 天出院。
该患者的一些经验教训
1. 孕期急腹症病因繁多,漏诊误诊多,一旦延误后果严重,除详细细致的询问病史和查体外检查应多做,从产科超声到腹腔各脏器做的越详细越好。
2. 对于症状严重,病因不明,保守治疗无效,经多学科会诊后仍无头绪的情况,剖腹探查就是最好的方案。
3. 妇科手术操作中应避免损伤不必要的子宫肌层,特别是在异位妊娠手术中,电刀应远离子宫操作,避免不必要的热损伤。
4. 对于有生育要求的女性,避免行无明显手术指征的腹腔镜下子宫肌瘤剜除,曾有病例报道,一患者行异位妊娠手术时,手术医师见子宫前壁有一 2 cm 左右肌瘤,给予剜除,结果患者两年后于孕晚期发生自发性子宫破裂。[1]
5. 即便是无瘢痕子宫患者,也有小概率可能发生孕晚期自发性子宫破裂,症状多不典型,切不可盲目保胎期待治疗,注意加强监测及早发现。[2]
参考文献
1. 周应芳. 注重子宫微创手术技巧,预防妊娠期子宫破裂 [J]. 中华妇产科杂志,2016,51(11):832-834.
2. 曹薇,李瑞满. 初产妇孕晚期子宫破裂 2 例 [J]. 实用妇产科杂,2017,33(7):556-557.
