在全球范围内,宫颈癌仍然是女性最常见的癌症之一,仅次于乳腺癌、结直肠癌和肺癌,位居第四。GLOBOCAN 2020 估计,全世界每年约有 604,000 例宫颈癌新发病例,其中 342,000 例死亡。
01、早期发现并预防宫颈癌
1.1 一级预防:接种 HPV 疫苗
对于 9-14 岁的女孩和男孩,建议采用两次给药方案(即第二次给药应在第一次给药后 6-12 个月给药)。
15 岁及以上的患者和免疫功能低下的患者,无论年龄大小,都必须接受三剂(分别为 0 个月、1-2 个月和 6 个月)。
1.2 二级预防:早期发现并治疗癌前病变
欧洲指南强烈推荐基于 HPV 的初步筛查。
单次就诊筛查策略 (SVA) 联合醋白试验筛查法能够提高人群覆盖率和资源匮乏地区的成本效益。
02、宫颈癌的分期
2018 年,FIGO 妇科肿瘤学委员会修订了分期,允许选择可用的临床、影像或病理结果来指定分期。主要变化是:
不再考虑微浸润病变的水平扩散。
肿瘤大小进一步分为三个亚组:IB1 ≤ 2 cm、IB2 > 2 且 ≤ 4 cm、 IB3 > 4 cm。
因淋巴结阳性与较差的肿瘤结果相关,将其指定为 IIIc 期:盆腔淋巴结 IIIc1 和主动脉旁淋巴结 IIIc2。IIIc 期包括微转移。

表 1 FIGO 2018 宫颈癌分期
03、宫颈癌的治疗
宫颈癌的治疗主要是通过手术或放射治疗,而化疗则是一种有价值的辅助手段。
3.1 手术治疗
手术适用于早期,可根据疾病分期选择宫颈锥切术、单纯子宫切除术或根治性子宫切除术。在 IVA 期,严格筛选的病例可能适合盆腔廓清术。
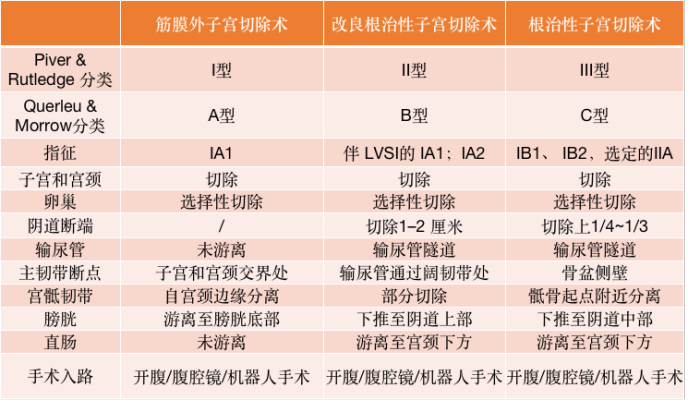
表 2 根治性子宫切除术的类型
3.1.1 微浸润宫颈癌:FIGO IA 期
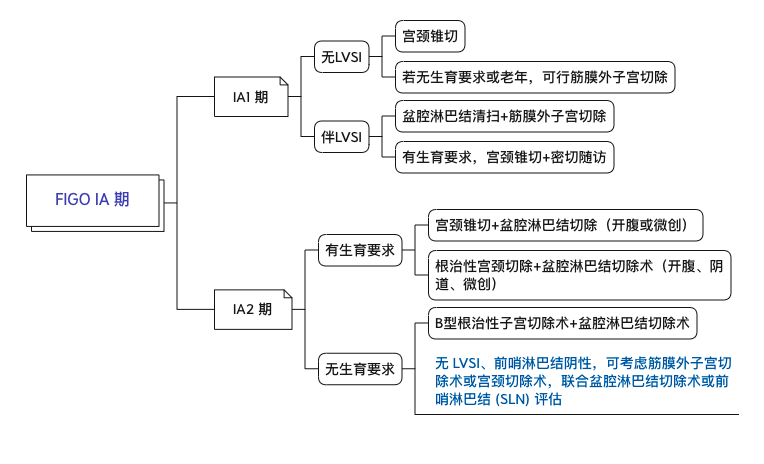
图 1 Ia 期手术治疗
3.1.2 浸润性宫颈癌:FIGO IB1、IB2、IIA1 期
手术治疗是治疗 IB1、IB2 和 IIA1 期病变的首选方式。通常包括 C 型根治性子宫切除术和盆腔淋巴结切除术。
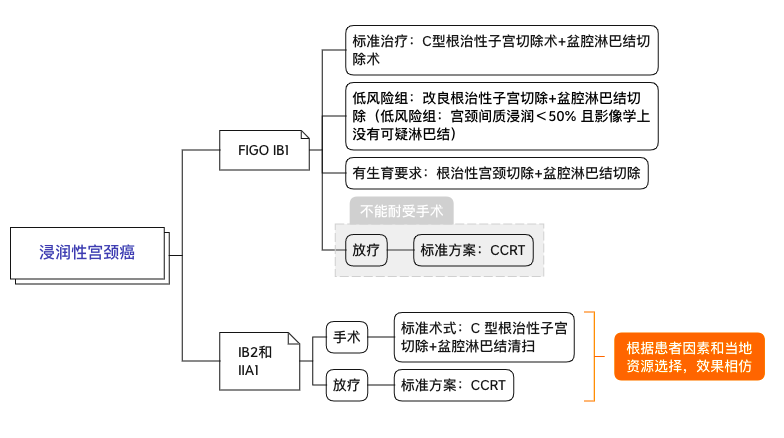
图 2 浸润性宫颈癌手术治疗
3.1.3 局部晚期宫颈癌:FIGO IB3 和 IIA2 期
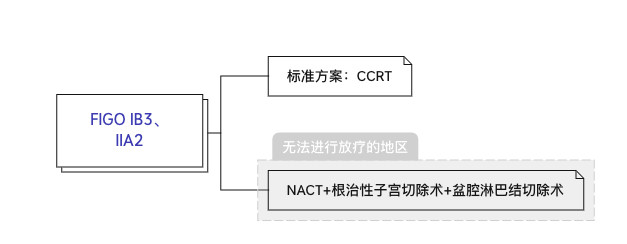
图 3 局部晚期宫颈癌的治疗
3.1.4 FIGO IVA 期或复发
极少数情况下,IVA 期患者可能只发生中央病变,而没有累及盆腔侧壁或远处扩散。在这种情况下,或复发患者的相同情况下,可以考虑盆腔廓清术,但通常预后较差。
3.2 放射治疗
3.2.1 早期宫颈癌的放射治疗(FIGO IA、IB1、IB2 和 IIA1 期)
对于微浸润的患者,如果由于医疗问题而不能手术,则仅通过腔内放疗(ICRT)就效果良好。
具有非常小的 IB1 期病变(小于 1 cm)的特定患者也可以单独使用 ICRT 进行治疗,特别是如果存在外照射放疗 (EBRT) 的相对禁忌症时。EBRT 和 ICRT 的组合也是此类患者的一种选择。
对于可能需要术后放疗的患者,首选根治性放疗或 CCRT,以避免与治疗相关的并发症。CCRT 是目前根治性放疗的标准方案。
3.2.2 辅助放疗
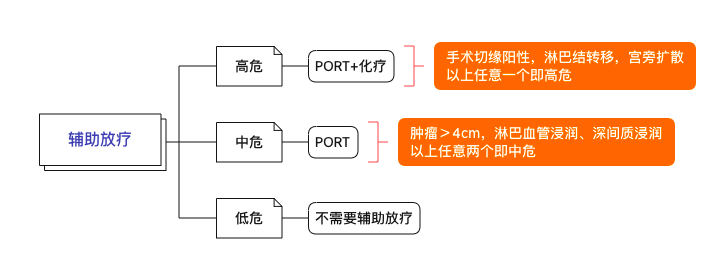
图 4 辅助放疗
调强放射治疗 (IMRT) 是一种更精细的放疗技术,术后盆腔 IMRT 仍在研究中,以期能够降低副作用。
EBRT 后阴道近距离放射治疗的作用尚不清楚;但是,对于切缘接近或阳性、肿瘤大或浸润深度大、宫旁或阴道受累或广泛 LVSI 的患者,可以考虑使用。
3.2.3 FIGO IB3 和 IIA2 期的放射治疗
CCRT 是 IB3 和 IIA2 期疾病的标准治疗。CCRT 包括体外放射和腔内近距离放射治疗。
3.2.4 FIGO IIB-IVA 期的放射治疗
目前,CCRT 是局部晚期宫颈癌患者的标准治疗方法。
在外照射治疗期间每周一次静脉顺铂化疗(每周 40 mg/㎡并适当水化)、持续 5~6 个周期是常用的同步化疗方案。
对于无法接受铂类化疗的患者,基于 5-氟尿嘧啶的方案是可接受的替代方案。
EBRT 和 ICRT 的组合最大限度地提高了局部控制的可能性,同时最大限度地降低了治疗并发症的风险。
3.2.5 微浸润宫颈癌:FIGO IA 期
1. 在主动脉旁和锁骨上淋巴结阳性的患者中,同步放化疗可能比全身化疗有更好的反应。
预防性扩大野放疗 (EFRT) 在局部晚期宫颈癌中没有作用,但当累及主动脉旁淋巴结时,应使用 EFRT + 同步化疗。IMRT 可用于此类患者以降低毒性。
2. 顺铂一直是用于治疗远处转移的标准化疗。鉴于同步放化疗后单独使用顺铂的反应率低,最近的证据表明使用铂双药优于单独使用顺铂,尽管在反应率方面的益处仍然非常有限。
顺铂可与紫杉烷、拓扑替康、5-氟尿嘧啶、吉西他滨或长春瑞滨联合使用。卡铂-紫杉醇组合也有成功报道。
3. ECOG 建议体力状态为 0~2 的患者可考虑进行姑息性全身化疗。
4. 贝伐单抗用于复发性和转移性宫颈癌的治疗时,总生存期增加。
但治疗费用昂贵,需充分知情,并警惕不良反应包括高血压、血栓栓塞事件和胃肠瘘等。
3.2.6 无意不完全手术后的放射治疗
术前评估为良性病变的单纯子宫切除术后病理评估时可能发现浸润性宫颈癌,而显然手术范围不足,所有此类病例都需要进行后续治疗。
在这种情况下,应通过 PET/CT 或盆腔和腹部 CT 或 MRI 扫描以及胸部影像来评估疾病的程度,并根据组织学和影像结果制定后续治疗计划。
通常应用 CCRT。
有经验的中心会选择其中一些合适的患者二次手术进行宫旁切除术 + 盆腔淋巴结切除术
由于瘢痕、粘连和解剖结构扭曲,该手术具有挑战性,但确实具有根治性手术的潜力,并允许确切评估是否需术后辅助 CCRT。
3.3 治疗后随访
宫颈癌治疗后复发的中位时间为初次治疗后 7-36 个月。建议前 2-3 年每 3-4 个月进行一次常规随访,然后每 6 个月一次直到 5 年,然后终生每年一次。
50 岁以下失去卵巢功能的女性应考虑进行更年期激素治疗。
3.4 宫颈癌复发
盆腔和远处复发的风险与肿瘤体积成正比。
多数复发发生在 3 年内,预后很差,患者常死于疾病进展,尿毒症是最常见的终末事件。
3.4.1 局部复发
盆腔是最常见的复发部位。
良好的预后因素是存在孤立的中央盆腔复发且不累及盆腔侧壁、与先前治疗间较长的无病间隔以及复发肿瘤的最大直径小于 3 cm。
当初次手术后盆腔复发时,可以通过根治性放化疗或盆腔廓清术进行治疗。
对于一些没有腹腔内或骨盆外扩散证据,并且在复发病灶和盆腔侧壁之间有明确的无肿瘤空间的患者,盆腔廓清术可能是可行的。
由于其并发症发生率高,仅用于具有预期治愈潜力的患者,并且需要根据相关的生理和心理需求仔细选择。
PET/CT 扫描是评估有无远处转移最灵敏的无创检查。还必须在手术前就造瘘和吻合口的影响和护理能力跟患者进行沟通。
3.4.2 主动脉旁淋巴结复发
第二常见的复发部位是主动脉旁淋巴结。在孤立的主动脉旁淋巴结复发时,治愈性放疗或放化疗可以让约 30% 的病例实现长期生存。
3.5 综合姑息治疗
晚期宫颈癌的常见表现包括疼痛、导致肾功能衰竭的输尿管梗阻、出血、恶臭的阴道分泌物、淋巴水肿和瘘管形成。
疼痛:短程放疗对缓解痛苦症状非常有效。
阴道出血:对于严重阴道出血的患者,可以尝试短程 EBRT,如果失败,ICRT 可以非常有效地控制顽固性出血。通常在放疗 12-48 小时后控制出血。
04、妊娠期宫颈癌
总的来说,妊娠期宫颈癌的治疗遵循与非妊娠患者相同的原则。
在妊娠 16~20 周之前,立即对患者进行治疗。根据疾病的阶段,治疗方式可以是手术或放化疗。辐射通常会导致胎儿自然流产。
从中期妊娠后期开始,在保留妊娠的情况下,可以在某些情况下使用手术和化疗。
当 20 周后做出诊断时,推迟根治性治疗是 IA2、IB1 和 1B2 期的可行选择,终止妊娠时机需要在母婴获益之间取得平衡。应在不迟于妊娠 34 周同时进行产科剖宫产和根治性子宫切除术。
当计划推迟治疗时,可以给予新辅助化疗以防止局部晚期宫颈癌女性的疾病进展。
作者:王超
策划:dongdong
插图:作者
题图:站酷海洛
投稿:zhaochen@dxy.cn
参考文献:
[1] Bhatla N, Aoki D, Sharma DN, Sankaranarayanan R. Cancer of the cervix uteri: 2021 update. Int J Gynaecol Obstet. 2021 Oct;155 Suppl 1:28-44.
