先来看一个病历。
患者,女,34 岁,以「孕 40 周,阴道见红 3 小时」为主诉入院。平素月经周期规则,核对孕周无误,孕期定期产检,各项化验结果未发现特殊异常。于 14 年前足月顺娩 1 女活婴,于 13 年前足月顺娩 1 男活婴,分娩顺利,人工流产 2 次,无产后出血病史。
入院查体:生命体征平稳,心肺听诊无异常,肝脾未触及异常。足月妊娠腹型。产科检查:宫高 36 cm,腹围 110 cm,先露头,胎心 143 次/分,偶有宫缩,宫缩弱,胎膜未破,估计胎儿体重 3900 g。
内诊:宫颈管消退 50%,宫口容 1 指尖,S =-3 cm,宫颈质中,居中。血常规及入院化验无明显异常。
产科彩超(2019-11-19):BPD97 mm,AC360 mm,FL78 mm,AFV51 mm,脐绕颈 1 周。初步诊断:孕 5 产 2 孕 40 周 LOA 先兆临产。
入院评估无阴道分娩禁忌,结合患者意愿,拟经阴道试产。因无合并症,且孕周未超过 41 周,给予观察待产,待自然临产。
患者入院后持续未临产,于入院第 5 日查看患者,患者出现不规律宫缩,宫缩弱,四步触诊,胎头浮,未入盆。内诊宫颈管消退 70%,宫口容 1 指,S =-3 cm,宫颈质中,居中。
和患者沟通病情,告知持续未临产可能的原因:1、巨大儿?2、胎头未以合适径线入盆。再次行超声检查评估胎儿体重。
复查超声提示:BPD93 mm,AC359 mm,FL75 mm,AFV48 mm,结合胎儿各径线估计胎儿体重未达到 4000 g,患者仍要求尽量顺产,告知可改变体位,纠正胎头入盆姿势,继续观察待产。
当日晚 18:00 左右,患者自然临产,于产房观察产程,于宫口开大 5 cm 于产床待产,行人工破膜,羊水 III°污染,LOT,这时连续胎心监护提示变异减速,胎心最低 90 次/分,持续 10 余秒可自行缓解。
电话联系产科医生,接到电话通知后,立即前往产房,查看患者,患者膀胱充盈,询问排尿情况,患者诉刚自行小便,但是尿量少,行一次性导尿,导尿 300 ml。消毒外阴后内诊,宫口开 5 cm,S =-2 cm,先露可触及产瘤,后囟位于 3 点,宫缩时胎头无下降感,而且宫缩时后囟偏向骨盆后半部,触摸矢状缝,矢状缝靠近骶岬,诊断前不均倾位,估计胎儿体重 3900 g,估计很难阴道分娩,且胎心监护提示频发变异减速,羊水污染,和患者及家属沟通病情后急诊行剖宫产,术中见胎头极度屈向后肩,取胎头困难,轻压前肩同时纠正胎头侧屈,娩出胎儿,新生儿体重 3950 g。
头位分娩时,胎头不论取枕横位、枕后位、或枕前位通过产道,均可发生不均倾势,但是枕横位的前不均倾势常见。20 世纪 70 年代凌萝达教授率先在国内提出前不均倾位导致头位难产 。
枕横位入盆的胎儿以前顶骨先入盆的发生异常胎位称为前不均倾位(anterior asynclitism)。发生率为 0.5%-0.8%,与产妇腹壁松弛、骨盆倾斜度过大使胎儿身体向前倾斜相关。近年来有作者报道发病率达 1%,发病率的逐年增加,可能与诊断的准确性提高有关。漏诊或误诊往往是由于对这种异常胎位缺乏认识有关。
当胎头以枕横位衔接,胎头双顶径抵达 中骨盆平面时完成内旋转动作,大多数能向前旋转成枕前位,胎头得以最小径线通过骨盆最窄平面顺利经阴道分娩。若充分试产,胎头枕部不能转向前方,仍位于骨盆侧方,称持续性枕横位(persistent occiput transverse position),阴道检查胎头的矢状缝与骨盆横径一致。

若枕横位时胎头侧屈以后顶骨入盆,为后不均倾。后顶骨一旦通过骶岬,即有向骶骨凹陷处退让机会,使前顶骨从耻骨联合上滑下,使胎头形成均倾势。但是枕横位时若以前顶骨入盆,前顶落于耻骨联合后,耻骨联合后面平直,前顶无退让余地,额乳突径很难通过骨盆入口,致使后顶骨置于骶岬上无法入盆,胎头侧屈向后肩。
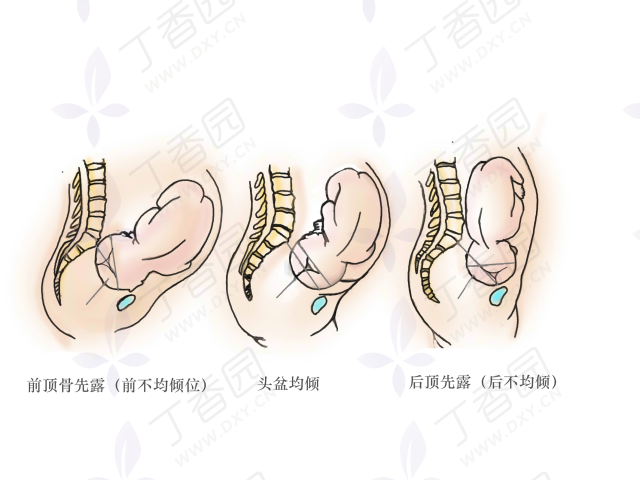
胎头矢状缝虽然在骨盆横径上,但是偏后,胎头侧屈严重时,矢状缝可后移至接近骶岬。
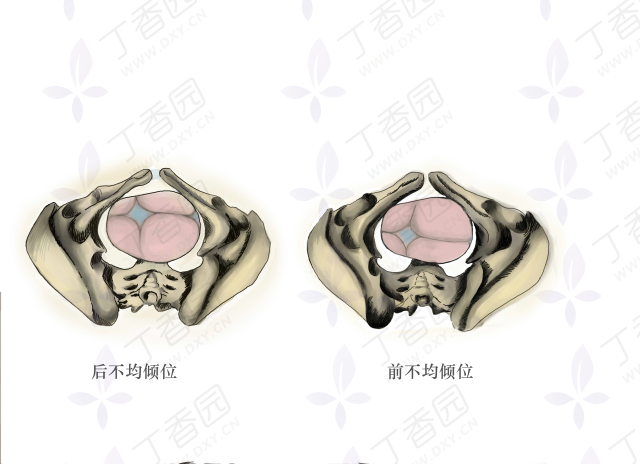
所以,前不均倾位导致的头位难产最易误诊为枕横位伴有头盆不称。当发生产程异常时,我们行内诊检查时都会触摸胎先露,根据胎儿前后囟门的位置判定胎方位。
前囟为四边形,后囟为三角形,但是临床上我们去内诊的时候由于胎头颅缝经过产道挤压重叠,触摸囟门形状是很困难的,这时我们可以触摸囟门周围颅缝,四条颅缝的为前囟,三条颅缝的为后囟。
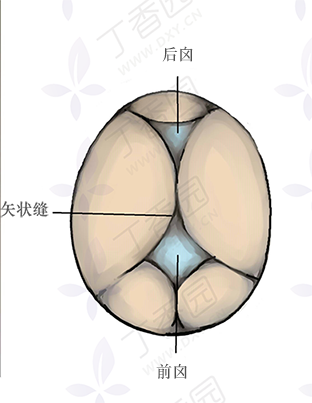
当我们触摸前囟或者后囟在骨盆侧方时,我们初步判定是枕横位,但是我们要注意触摸矢状缝,若矢状缝靠近耻骨联合或者骶岬,要警惕发生了不均倾位。
前不均倾位时发生产程异常,主要表现为 胎头迟迟不能衔接,或者衔接后很难下降。由于前顶骨入盆落于耻骨联合后,压迫膀胱,表现为宫口开大仅有 3-5 cm 时出现产妇排尿困难,尿潴留。
胎头前顶压迫母体软组织,可导致宫颈前唇水肿,阴道前壁等部位水肿。可能发生宫颈缺血,坏死脱落。国内曾有报道前不均倾位滞产导致宫颈缺血环状坏死脱落 。胎头下降困难,胎儿头皮受到挤压形成产瘤,胎儿娩出后可根据产瘤位置再次协助确诊前不均倾位。
若为枕左横位的前不均倾位,胎头产瘤位于右顶骨,若为枕右横位的前不均倾位,胎头产瘤位于左顶骨。如果后不均倾合并头盆不称导致产程停滞时,枕左横位时,胎头水肿位于左顶骨上,枕右横位时,胎头水肿位于右顶骨。
由于前不均倾位常表现为胎头迟迟不能衔接,或者衔接后很难下降,宫口开大 3-5 cm 即可发生产程停滞,虽然新产程专家共识中指出,潜伏期延长不作为剖宫产指征。但是前不均倾位常可导致胎头下降受阻,软产道受挤压水肿、缺血,宫口扩张延缓、停滞,致使产程延长,新生儿窒息、颅内出血,产后出血及感染等风险增加,所以应根 据产程变化做出准确判断,避免盲目等待 。
前不均倾位一旦形成临床上多以剖宫产结束分娩。所以,针对前不均倾位的处理,要注意两点:1、临产前去除引起前不均倾位的因素:腹壁松弛或悬垂腹;骨盆倾斜度过大。腹壁松弛或悬垂腹者,可使用腹带纠正胎儿倾斜姿势;骨盆倾斜度过大,可在第一产程嘱产妇坐位或半卧位,半卧位时,产妇可自行或者调整病床使双下肢抬高伴膝关节屈曲,以缩小骨盆倾斜度,避免前顶骨先入盆。2、临产后严密观察产程,一旦确诊前不均倾位,除个别骨盆偏大,胎儿偏小,可以严密监测试产,其余尽快以剖宫产结束分娩,以免对母儿产生危害并增加手术难度及风险。
回顾本文病历,患者为经产妇,腹壁松弛,有发生前不均倾位因素,而且临产后胎头迟迟不能衔接,排尿后膀胱仍充盈,存在尿潴留情况。内诊后囟位于 3 点,认为胎方位为 枕横位,患者为经产妇,若为枕横位,大多经过改变体位纠正胎方位或者徒手旋转胎头可以经阴道分娩。
但是宫口开大 5 cm,S =-2 cm,胎头无下降感,而且宫缩时后囟偏向骨盆后半部,触摸矢状缝,矢状缝靠近骶岬,诊断考虑前不均倾位。估计胎儿体重 3900 g,不能经阴道分娩,所以需立即行剖宫产,术中胎头侧屈向后肩,取头困难。胎儿娩出后,产瘤位于胎儿右顶骨,再次确诊前不均倾位。
因此,在实施新产程标准后,新产程专家共识提出,为降低剖宫产率,建议 给予孕妇更多的时间试产,增加阴道分娩几率 。 但是临床医师在应用新产程理念管理产程时,需在保障母儿安全的前提下,密切观察每位产妇产程进展,个体化管理产程,关注胎儿下降、胎心变化及不典型的孕妇尿潴留等情况,尽早识别前不均倾位,及时处理,方可有效减少母儿严重并发症。
参考文献:
[1] 凌萝达,顾美礼. 头位难产 [M]. 重庆:重庆出版社,1990:255-256.
[2] 谢幸,孔北华,段涛. 妇产科学 [M]. 北京:人民卫生出版社,2018:158
[3] 王樱. 前不均倾位致宫颈环状坏死脱落 1 例 [J]. 新医学, 1998,29( 9) : 236.
[4] 中华医学会妇产科学分会,中华医学会妇产科学分会产科学组. 新产程标准及处理的专家共识 ( 2014) [J]. 中华妇产科 杂志,2014,49( 7) : 486.
