静脉导管缺失在单胎妊娠中发生率约 1:2500,常伴有其他先天异常(如心脏畸形),可对预后产生不良影响。静脉导管缺失时,脐静脉血流可经肝内或肝外途径引流至胎儿体静脉循环系统,导致胎儿心脏容量负荷过重,产生心力衰竭。日本学者 Kenji 等在 2018 年 6 月发表的 Case Rep Obstet Gynecol 杂志上报告了 1 例伴发部分肝缺失的静脉导管缺失病例。
孕妇 41 岁,G2P1,既往无特殊病史及家族史,因常规产前超声检查发现胎儿心脏扩大于孕 30 周时就诊。
超声检查发现胎儿静脉导管缺失,脐静脉直接引流入右心房(图 1a),符合肝外引流型静脉导管缺失。胎儿心胸比例 36.5%(图 1b),在正常范围内。其他未见瓣膜反流,无心脏结构异常,心功能正常。
胎儿父母拒绝羊膜穿刺和胎儿染色体分析。
尽管脐静脉直接引流入体循环静脉(右心房)常引起右心容量负荷过重,导致右心功能衰竭,但随后的孕期超声监测过程中并未发现相关征象。
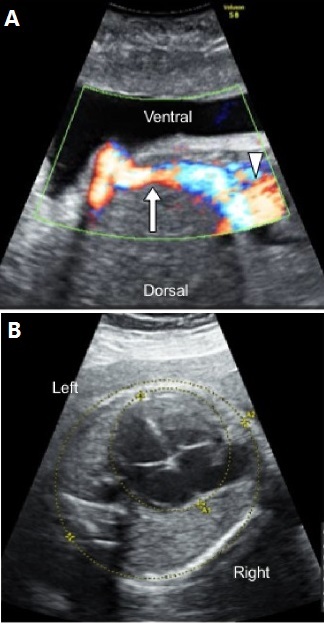
图 1 a 产前超声检查显示脐静脉直接引流入右心房;b 心胸比例 36.5%
患者孕 38 周经阴道自然分娩。新生儿超声心动图发现主动脉瓣少量反流,射血分数轻度减低。生后半个月,超声检查发现肝脏方叶(左内叶)缺失,无肝功能异常。1 岁时,CT 检查发现肝脏不典型旋转伴胸骨后膈疝(图 2)。随访至 1 岁半时,幼儿发育正常。
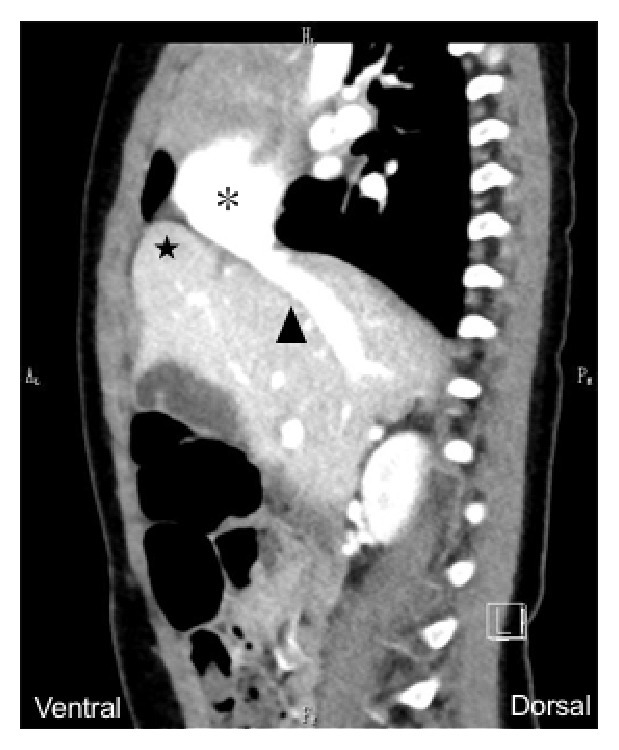
图 2 CT 检查发现胸骨后膈疝(★),右心房( *)和下腔静脉(黑箭头)向腹侧移位
作者指出,静脉导管缺失常合并各种先天性异常,以心脏畸形最常见,包括室间隔缺损、瓣膜畸形、右室双出口和主动脉缩窄等。静脉导管缺失也可伴或不伴有染色体异常。
孤立性静脉导管缺失约占静脉导管缺失的 35%~59%,预后较合并先天性异常和染色体异常者好。然而本例证实,静脉导管缺失还可伴有其他器官异常(肝脏异常)。
作者认为,静脉导管缺失伴发部分肝缺失并非巧合,因为肝脏和静脉导管的发育密切相关。胚胎发育早期,有左右两支脐静脉(图 3a),而后右脐静脉消失,左脐静脉持续存在发育为静脉导管,将氧合血运送到肝脏和下腔静脉(图 3b)。若两支脐静脉的发育/退化出现问题,可导致静脉导管缺失,供应到肝脏的氧合血减少(图 3c)。肝脏供血不足可引起各种分化相关物质的功能异常和分泌异常,包括生长因子、细胞因子和蛋白。因此,静脉导管缺失和肝脏发育密切相关,部分肝缺失可能与静脉导管缺失一起出现。
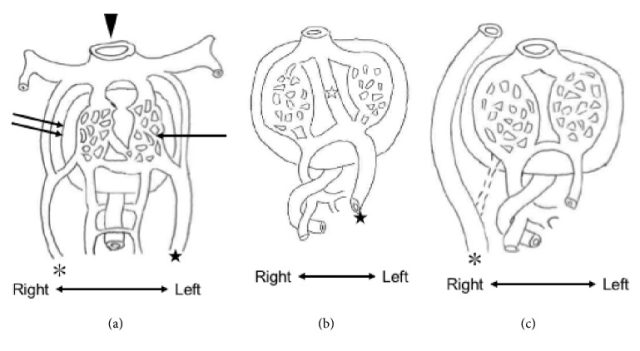
图 3 静脉导管缺失的发展进程。(a)孕 5 周正常胎儿腹部发育,显示生发部位(箭头)、肝母细胞(双箭头)、肝窦(箭头)、左脐静脉(黑星)和右脐静脉(星号);(b)孕 8 周正常发育,右脐静脉退化。静脉导管(白色星号)随左脐静脉(黑色星号)的发育而形成;(c)孕 8 周时肝外静脉导管缺失的腹部发育,右脐静脉(星号)持续存在,左脐静脉流量减少,静脉导管未能形成
本例伴发胸骨后膈疝,表现为膈肌右前侧的缺损。考虑这种右前侧的膈肌缺损也可能伴发静脉导管缺失。
根据引流途径,静脉导管缺失可分为肝内引流型和肝外引流型(如本例)。前者的脐静脉血进入肝内,而后者脐静脉绕过肝脏直接进入下腔静脉或右心房,心脏容量超负荷,可导致心力衰竭。
静脉导管缺失时,门静脉系统部分或全部发育,其邻近结构可能随静脉导管缺失的类型而不同,肝外引流与肝缺损的关系可能更为密切。
作者指出,虽然目前尚不清楚本例患儿的肝脏异常是否会影响今后生活,但应定期进行超声检查。虽然尚不清楚产前或产后诊断是否会影响静脉导管缺失的治疗策略,但肝脏形态异常也应被认为是静脉导管缺失的并发症之一。
