几乎每一个上过产科门诊的医生都会被孕妇问到这样的问题,「医生,孕期钙怎么补?」「医生,孕期叶酸怎么补?」「医生,孕期铁怎么补?」「医生,孕期可以吃碘盐吗?」
面对一双双期待无比的眼神,我们查找了大量资料,以后你可以这样回答。
钙
问题 1:孕期需要补钙吗?
答案是肯定的,而且是必须的。
2013 年 WTO 发布的《孕妇补钙指南》(简称 2013 年《指南》)明确指出补钙应作为产前保健的一个重要部分,因适量补钙可有效预防孕妇(特别是有妊娠期高血压较高风险者)发生子痫前期。一项纳入 13 项随机对照临床试验共 15730 孕妇的 meta 分析,显示孕妇自孕期后半段持续补钙(>1000 mg/d)至分娩子痫前期发生风险可降低 55%。此外,胎儿骨骼生长需要随孕期逐渐增加,钙需要量也随之增加。如孕妇钙营养缺乏,母体会动用自身骨骼中的钙维持血钙浓度。研究发现孕期饮食不含奶类的中国妇女产后骨密度比同龄非孕妇女下降 16%。
问题 2:孕期需要摄入多少钙?
孕期到底需要补充多少钙在各大营养学组织的结论不太一致,下表列出结果:
表 1 各营养组织推荐孕期摄入钙剂量
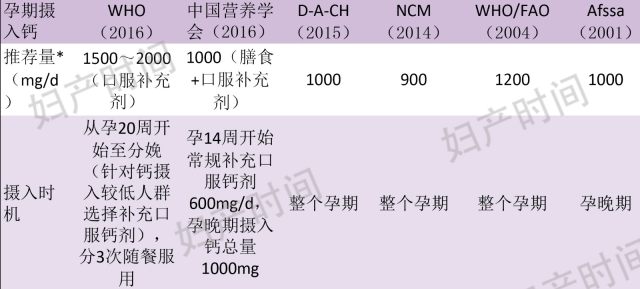
但 2017 年 Meertens LJE 等学者研究发现孕期额外口服钙剂是必要的。补钙可明显降低孕妇子痫前期发生风险(约降低 25%),而出人意料的是即使在经济发达或是膳食富含钙的国家,孕妇摄入钙量仍不能完全达到 WHO 推荐量,因此不能把钙当做是一种可有可无的营养品,而应当做药品对待。
问题 3:孕妇应该选择何种口服钙剂呢?
目前最常见的钙剂为碳酸钙和柠檬酸钙。还有其他种类的钙剂,如乳酸钙、葡萄糖酸钙、骨粉和羟基磷灰石钙。此外钙剂剂型还分为胶囊、片剂、咀嚼片、散剂和液态等。孕妇在选择钙剂时应根据生物利用度、是否存在胃酸缺乏或正在使用抑制胃酸的药物、钙剂药片大小、达到推荐量钙元素需要服用的钙剂量、钙元素来源、费用等问题综合考虑来选择合适的钙剂。我们对以下几种钙剂进行简要分析。
(1)碳酸钙和柠檬酸钙
此两种是目前 WHO 首要推荐的钙剂,但指南并未对两种钙剂的区别进行详细阐述。值得注意的是,碳酸钙需要在酸性环境下与胃酸作用生成氯化钙后被吸收,而柠檬酸钙不需要依赖酸性环境。研究已经证实在使用质子泵抑制剂(PPI)或 H2 受体拮抗剂,或是行胃旁路术后的患者应补充柠檬酸钙。
此外,碳酸钙中的钙元素含量为 40%,柠檬酸钙中钙元素含量近为 21%。因此如果需要达到同样的钙元素摄入量,后者较前者需要服用近 2 倍数量的药片或胶囊。另外,碳酸钙是目前最便宜剂型,没有之一。
插播一个小故事:
许多年前日本冲绳的珊瑚钙闻名于世,而此地是世界上百岁老人最多的地方,曾有人说之所以此地人长寿是因为其饮用水中富含珊瑚钙,甚至有商家宣称珊瑚钙可以治愈癌症等绝症,后经人们研究发现其实珊瑚钙就是碳酸钙,于是谎言不攻自破。
(2)乳酸钙和葡萄糖酸钙
这两种钙剂的钙含量都比较低,分别为 13% 和 9%,如果按照指南推荐剂量的话需要服用很多片或胶囊,有一家药厂生产的乳酸钙 3 片共含 255 mg 元素钙,孕妇补充 1000 mg 元素钙需要服用 12 片!更可怕的是每天 12 片!葡萄糖酸钙就更不必说了。
(3)骨粉和羟基磷灰石
我国自古有喝骨头汤补钙的习惯,目前已证实这种做法并不科学,因为骨头汤中多以油脂为主,钙含量很少。那么直接服用骨粉如何呢?服用骨粉曾经作为一种补钙的方式,但到了 20 世纪 80 年代,人们发现骨粉经常受到铅、汞、砷和镉污染,因此人们逐渐摒弃骨粉。
羟基磷灰石结晶作为第二代源自动物骨骼(牛骨)的钙剂,宣称不含重金属和有毒物质,还可补充钙和磷,有研究发现对于慢性骨质疏松患者,羟基磷灰石结晶较碳酸钙补钙效果更好,但目前研究较少,尚未将其作为推荐的钙剂。
叶酸
问题 1:孕期需要补充叶酸吗?
答案是肯定的。
叶酸时胎儿在发育过程中十分重要的一种营养素,可预防神经管畸形(NTDs)、高同型半胱氨酸血症,促进红细胞成熟和血红蛋白合成。WHO 推荐叶酸口服补充剂应尽早启动,而我国营养学会推荐叶酸口服补充剂至少孕期 3 个月启动,因胚胎神经管分化在孕第 4~6 周,当孕妇意识到怀孕通常在第 5 周以后或更晚,如此时再补充叶酸预防 NTDs 为时已晚。研究发现,孕前期至孕早期服用叶酸补充剂可使 NTDs 发生率降低 80%。
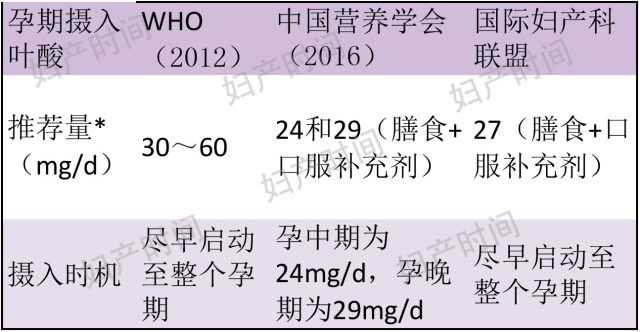
问题 2:孕期需要摄入多少叶酸?
孕期可适当使用富含叶酸的食物(如豆类、绿叶蔬菜等),但仅仅通过饮食补充叶酸是远远不够的,而且对于肥胖女性来说摄入食物过多不仅会增加其他妊娠期并发症风险,还会影响叶酸在体内分布,研究发现肥胖是 NTDs 的独立危险因素,因此很有必要使用口服补充剂。
表 2 各营养组织推荐孕期摄入叶酸剂量

既往有 NTDs 病史或相关的危险因素(如 BMI>35)者,建议补充叶酸 4000 μg/d。对患有糖尿病或是接受抗惊厥治疗者,建议补充叶酸 5000 μg/d 至孕 12 周,后减为 400 μg/d。*均为叶酸的口服补充剂摄入量(除非特别标注)
铁
问题 1:孕期需要补铁吗?
答案也是肯定的。
铁是组成血红蛋白的重要物质,妊娠中晚期孕妇血容量和红细胞数量增多,胎儿及胎盘组织生长也需要铁,如此时孕期摄入铁不足,会导致孕妇缺铁性贫血(IDA),进而出现妊娠期心脏病、产褥期感染,还会增加早产、新生儿低体重等风险。2012 年 WHO 公布全球 ≥ 40% 孕妇患有缺铁性贫血,我国调查发现孕期 IDA 发生率约 30%。
问题 2:孕期需要摄入多少铁?
表 3 各营养组织推荐孕期摄入铁剂量
对于已确诊 IDA 的孕妇补铁需要更大剂量。WHO 推荐妊娠期血红蛋白(Hb)<110 g/L 时诊断为妊娠合并贫血。根据 Hb 水平分为轻度贫血(100~109 g/L)、中度贫血(70~99 g/L)、重度贫血(40~69 g/L)和极重度贫血(<40 g/L)。我国指南推荐血清铁蛋白浓度<20 μg/L 诊断为铁缺乏(见表 4)。注:均为铁元素的口服补充剂摄入量(除非特别标注)
表 4 妊娠期 IDA 和铁缺乏治疗方案

问题 3:孕妇应该选择何种口服铁剂呢?
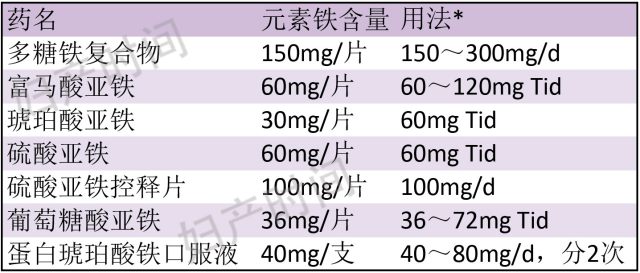
(1)口服补铁:诊断明确的 IDA 孕妇应补充元素铁 100~200 mg/d,2 周后复查 Hb 评估疗效;血清铁蛋白<30 μg/L 的非贫血孕妇,应摄入元素铁 60 mg/d,8 周后评估疗效(见表 5)。
表 5 常用口服铁剂元素铁含量及用法
(2)注射补铁:总注射铁剂量(mg)= 体重(kg)×(Hb 目标值-Hb 实际值)(g/L)×0.24+储存铁量(mg);储存铁量 = 500 mg(见表 6)。注:*补充元素铁量
表 6 常用注射铁剂的规格、元素铁含量及补充元素铁量(表 6)

(3)输血补铁:治疗重度贫血主要通过输注浓缩红细胞。Hb<70 g/L 者建议输血;Hb70~100 g/L 者,根据患者心脏功能、是否手术等因素决定是否输血。注:*补充元素铁量
碘
问题 1:孕期需要补碘吗?
答案是肯定的。
碘是合成甲状腺素的主要原料,该激素参与胎儿发育。如孕妇碘缺乏,不仅可影响胎儿大脑发育,甚至可能引起早产、流产及死胎发生。
问题 2:孕期需要摄入多少碘?
国际妇产科联盟和美国儿科学会推荐口服 150 μg/d 元素碘或 400 mg 碘油/年。但我国目前食盐主要以碘盐为主,以食盐中加碘量 25 mg/kg、每天摄入盐 6 g、烹调损失率 20% 计算,从碘盐中可摄入元素碘 120 μg/d,而孕期碘的推荐摄入量 230 μg/d,我国营养学会建议孕妇常吃富含碘的海产食品,未推荐口服碘剂或碘油。
通常海带(鲜,100 g)、紫菜(干,2.5 g)、裙带菜(干,0.7 g)、贝类(30 g)、海鱼(40 g)可分别提供碘 110 μg,这样基本可以满足孕妇所需碘量。
其他营养素
除以上这些外,还需要补充多种其他营养素,现简要总结如下:
表 7 国际妇产科联盟推荐妊娠期其他营养素每日摄入量
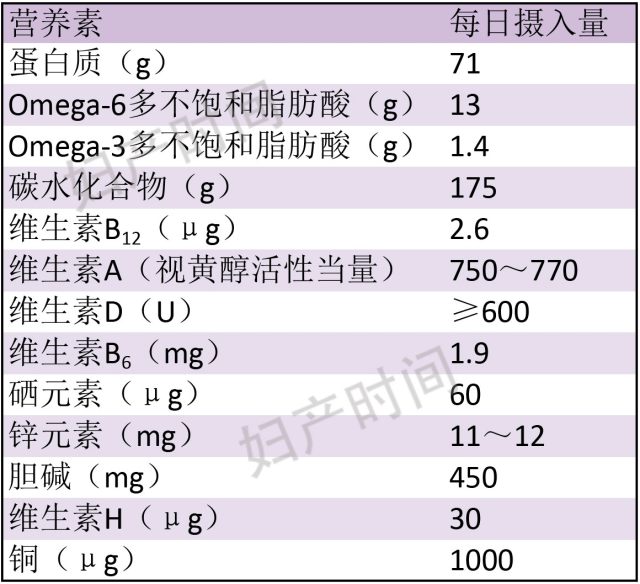
以上就是孕妇补充营养素遇到的几个小问题,其实补充营养素并不是一件简单的事,需要我们寻找循证医学证据,才能保证孕妇和胎儿健康。
参考文献
[1]WHO Guidelines Approved by the Guidelines Review Committee. WHO Recommendations on Antenatal Care for a Positive Pregnancy Experience. Geneva: World Health Organization; 2016.
[2]WHO Guidelines Approved by the Guidelines Review Committee. Guideline: Calcium Supplementation in Pregnant Women. Geneva: World Health Organization; 2013.
[3] 袁雨,漆洪波. 结合中国实践谈 WHO 2016 年孕期保健指南. 中国实用妇科与产科杂志, 2017, 33(6):567-571.
[4] 中国营养学会膳食指南修订专家委员会妇幼人群膳食指南修订专家工作组. 孕期妇女膳食指南. 中华围产医学杂志, 2016, 19(9):641-648.
[5]Smelt HJ, Pouwels S, Smulders JF. The Clinical Dilemma of Calcium Supplementation After Bariatric Surgery: Calcium Citrate or Calcium Carbonate That Is the Question? Obes Surg, 2016, 26(11):2781-2782.
[6]Baretta GA, Cambi MP, Rodrigues AL, et al. SECONDARY HYPERPARATHYROIDISM AFTER BARIATRIC SURGERY: TREATMENT IS WITH CALCIUM CARBONATE OR CALCIUM CITRATE? Arq Bras Cir Dig, 2015;28 Suppl 1:43-45.
[7]Wang H, Bua P, Capodice J. A comparative study of calcium absorption following a single serving administration of calcium carbonate powder versus calcium citrate tablets in healthy premenopausal women. Food Nutr Res, 2014 Apr 22;58.
[8]Tondapu P, Provost D, Adams-Huet B, et al. Comparison of the absorption of calcium carbonate and calcium citrate after Roux-en-Y gastric bypass. Obes Surg, 2009, 19(9):1256-1261.
[9]Straub DA. Calcium supplementation in clinical practice: a review of forms, doses, and indications. Nutr Clin Pract, 2007, 22(3):286-296.
[10]Hanson MA, Bardsley A, De-Regil LM, et al. The International Federation of Gynecology and Obstetrics (FIGO) recommendations on adolescent, preconception, and maternal nutrition: "Think Nutrition First".Int J Gynaecol Obstet, 2015,131 Suppl 4:S213-253.
[11]Leung AM, Pearce EN, Braverman LE, et al.AAP recommendations on iodine nutrition during pregnancy and lactation. Pediatrics, 2014, 134(4):e1282.
[12] 中国营养学会膳食指南修订专家委员会妇幼人群膳食指南修订专家工作组. 备孕妇女膳食指南. 中华围产医学杂志, 2016, 19(8):561-564.
[13]WHO Guidelines Approved by the Guidelines Review Committee. Guideline: Daily iron and folic acid supplementation in pregnant women. Geneva: World Health Organization; 2012.
